Hiện nay tỷ lệ mổ lấy thai ngày càng tăng, phương pháp này giúp giải quyết được những trường hợp sinh qua ngả âm đạo không an toàn cho mẹ và thai nhi tuy nhiên cũng có thể dẫn đến những tai biến.
Mổ lấy thai là gì?
Mổ lấy thai là phẫu thuật mổ lấy thai nhi, nhau và màng ối qua một vết mổ ở thành tử cung đang nguyên vẹn. Điều này không bao hàm việc mổ bụng lấy một thai ngoài tử cung nằm trong ổ bụng hoặc lấy một thai nhi đã rơi một phần hay toàn bộ vào trong bụng do vỡ tử cung.
Những tai biến có thể gặp phải trong mổ lấy thai
Mặc dù, sinh mổ giúp giải quyết được những trường hợp sinh qua ngả âm đạo không an toàn cho mẹ hay thai nhi nhưng điều này cũng có thể dẫn đến những tai biến:
Về phía mẹ
– Tai biến gần:
+ Nhiễm trùng: có thể bị nhiễm trùng vết mổ, tiết niệu, phổi. Thường gặp là nhiễm trùng vết mổ, nhiễm trùng ối gây viêm phúc mạc có thể dẫn đến cắt tử cung trong thời gian hậu phẫu.
+ Tai biến do phẫu thuật như chạm phải các cơ quan lân cận (bàng quang, ruột), khâu phải niệu quản, rò bàng quang – tử cung, rò bàng quang – âm đạo.
+ Chảy máu do chạm phải động mạch tử cung, đờ tử cung tăng nhiều hơn khi gây tê, mê để mổ; chảy máu do rách thêm đoạn dưới.
+ Liệt ruột.
+ Bung vết mổ, thoát vị thành bụng.
+ Xuất huyết nội.
+ Thuyên tắc tĩnh mạch, huyết khối.
+ Tử vong cho mẹ.
+ Các tai biến do gây mê – hồi sức.
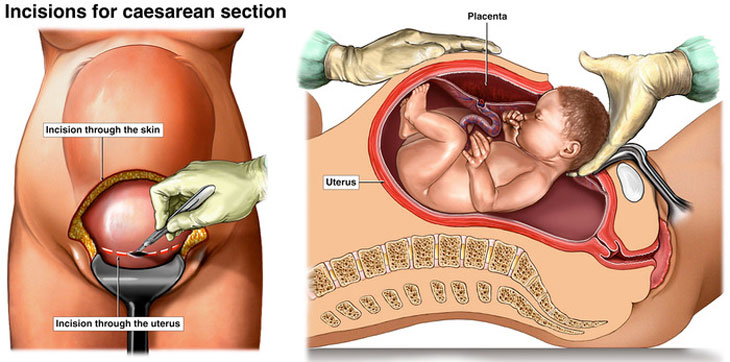 Quá trình mổ lấy thai
Quá trình mổ lấy thaiPhương pháp vô cảm trong mổ lấy thai thường là gây mê nội khí quản hoặc gây tê tuỷ sống. Do đó có thể có những biến chứng do vô cảm như hội chứng hít (trong trường hợp gây mê nội khí quản); tụt huyết áp, nhức đầu sau mổ (trong trường hợp gây tê tuỷ sống).
– Tai biến xa
+ Dính ruột, tắc ruột.
+ Tắc ống dẫn trứng gây vô sinh thứ phát.
+ Lạc nội mạc tử cung.
+ Sẹo trên thân tử cung có thể bị nứt trong những lần có thai sau (nứt khi chưa vào chuyển dạ hoặc khi đã vào chuyển dạ).
Ngoài ra, trong những lần có thai sau, khả năng sẽ phải mổ lại tăng và nếu sinh ngã âm đạo phải giúp sinh bằng giác hút hoặc forceps để giảm nguy cơ nứt vỡ tử cung…
Về phía con
– Thai nhi có thể bị ảnh hưởng bởi thuốc mê.
– Bị chạm thương trong khi phẫu thuật.
– Hít phải nước ối.
– Trẻ sơ sinh sinh mổ có nguy cơ suy hô hấp nặng và đe dọa tính mạng do sự can thiệp khi mẹ chưa chuyển dạ, nhất là trẻ được can thiệp sinh mổ ở thời kỳ thai gần đủ tháng (khoảng 37 tuần). Nguyên nhân chủ yếu là do:
+ Bệnh màng trong thường gặp ở trẻ sinh non, với tỉ lệ 3/1.000 trẻ sinh mổ ở tuổi thai 37 tuần, gấp 13 lần so với trẻ ở tuổi thai 38 tuần và gấp 30 lần so với trẻ 39 tuần.
+ Tình trạng ứ đọng dịch phế nang và thể tích khí trong lồng ngực của trẻ giảm gần 50% so với trẻ sơ sinh bình thường.
+ Hiện tượng cao huyết áp phổi tồn tại: cao gấp 5 lần so với trẻ sơ sinh sinh qua âm đạo bình thường.
– Tử vong chu sinh (trong vòng 28 ngày sau khi sinh) ở trường hợp mổ lấy thai cao hơn so với sinh thường.
Mổ lấy thai cũng làm gia tăng nguy cơ trẻ bị chết khi sinh ở lần sinh con tiếp theo (có thể tử cung bị sẹo do cuộc mổ lần trước không tạo điều kiện để lá nhau bám tốt do đó việc cung cấp máu và chất dinh dưỡng nuôi bào thai không đầy đủ).
Sự liên quan giữa nhau tiền đạo, nhau cài răng lược và số lần mổ lấy thai
Nhau tiền đạo
Là tình trạng nhau không bám hoàn toàn ở mặt trước và sau đáy tử cung như bình thường mà một phần hoặc toàn bộ bánh nhau bám vào đoạn dưới tử cung.
Trong những trường hợp nhau tiền đạo, nhau nằm trước thai, trên đường thai sẽ thoát ra ngoài khi sinh. Nhau tiền đạo là một trong những nguyên nhân gây chảy máu trong ba tháng cuối của thai kỳ, trong chuyển dạ và sau sinh; có thể rất nặng gây choáng mất máu và tử vong ở mẹ (tại Việt Nam tỷ lệ tử vong mẹ khoảng 1,16%).
Nhau tiền đạo cũng là một trong những nguyên nhân đẻ khó do phần phụ của thai vì bánh nhau nằm ở vị trí bất lợi cho cuộc sinh gây cản trở đường đi của ngôi thai khi chuyển dạ, có thể làm cho ngôi thai bình chỉnh không tốt.
Thai dễ bị suy do thiếu máu và khả năng phải chấm dứt thai kỳ nếu tình trạng xuất huyết âm đạo trầm trọng xảy ra trước khi thai trưởng thành để cứu mẹ nên non tháng là một lý do chính làm tỷ lệ tử vong của con còn khá cao. Tỷ lệ tử vong của con trong nhau tiền đạo kể cả non tháng và đủ tháng là 30 – 40%.
Nguy cơ nhau tiền đạo trên những tử cung không có vết mổ lấy thai là 0,26% nhưng tỷ lệ này có thể tăng đến 10% nếu có mổ lấy thai.
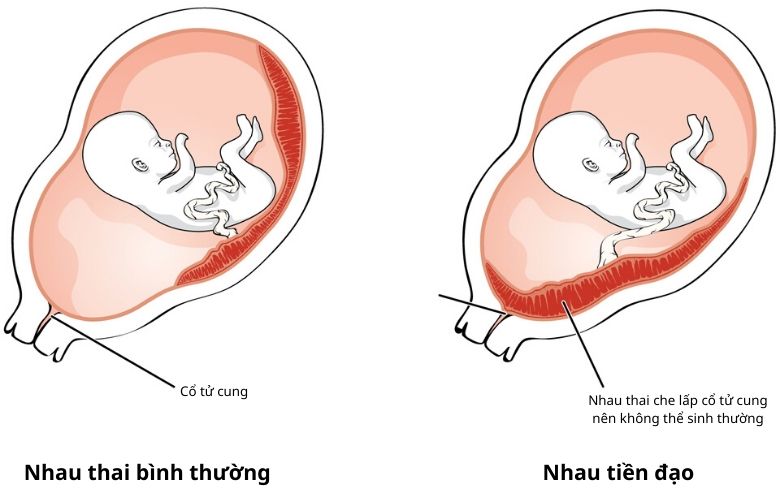 Nhau tiền đạo
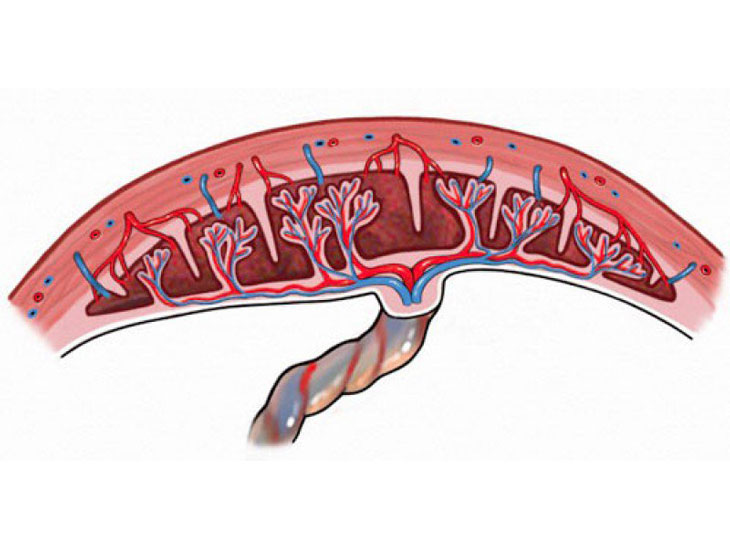
Nhau tiền đạoNhau cài răng lược
Là sự bám bất thường hoặc xâm lấn một phần hay toàn bộ bánh nhau vào lớp cơ tử cung. Về mô học cho thấy có sự thiếu vắng một phần hay toàn bộ màng rụng đáy do gai nhau bám vào cơ tử cung.
Vì trong trường hợp nhau cài răng lược, nhau không chỉ bám vào lớp niêm mạc của tử cung như bình thường mà bám quá sâu vào tử cung, có thể bám rất chắc vào cơ tử cung, thậm chí xuyên thủng cả lớp cơ tử cung, lớp thanh mạc tử cung để xâm lấn vào cơ quan lân cận như bàng quang, ruột nên nhau cài răng lược không tróc được một cách tự nhiên hay chỉ tróc một phần gây băng huyết sau sanh (chảy máu nhiều ngay sau khi cố gắng bóc nhau bằng tay).
Khoảng 60% nhau cài răng lược sinh mổ.
Khoảng 65% băng huyết sau sinh nặng cần phải cắt tử cung khi có nhau cài răng lược. Nhau cài răng lược chiếm 7% trong các nguyên nhân tử vong trong và sau mổ liên quan đến tình trạng mất máu và đây cũng là nguyên nhân cần phải truyền máu, gây nhiễm trùng hậu phẫu và những lỗ dò sau mổ.
Điều trị bảo tồn tử cung nguy cơ tử vong có thể đến 25% trong nhau cài răng lược.
Theo thống kê chung của thế giới, những phụ nữ đã mổ lấy thai lần 1 thì nguy cơ bị nhau cài răng ở lần mang thai tiếp theo tăng 4,5 lần so với người sinh thường, mổ lấy thai lần hai thì nguy cơ bị nhau cài răng lược tăng gấp 11,3 lần.
 Nhau cài răng lược
Nhau cài răng lượcNếu nhau tiền đạo kèm theo nhau cài răng lược có thể làm hậu quả nặng thêm, góp phần làm tăng tai biến sản khoa và tỷ lệ tử vong mẹ.
Nhau cài răng lược tăng khi sản phụ bị nhau tiền đạo, tỷ lệ mổ lấy thai tăng theo số lần sinh mổ trước đây.
Một nghiên cứu ở Mexico trên 32.556 trường hợp sinh cho thấy số sản phụ bị nhau tiền đạo là 210 (0,64%), trong đó số sản phụ có mổ lấy thai chiếm 44,2% (93/210) và có 27,9% (26/93) nhau tiền đạo kèm theo nhau cài răng lược. Trong khi đó, ở các sản phụ không có vết mổ cũ lấy thai tỷ lệ nhau tiền đạo kèm theo nhau cài răng lược chỉ là 9,4%. Đối với sản phụ có một lần mổ lấy thai, tỷ lệ nhau tiền đạo kèm theo nhau cài răng lược là 21,1%; sản phụ có 2 lần mổ lấy thai thì tỷ lệ này lên đến 47,6%.
Sản phụ đã ≥ 2 lần mổ lấy thai trước đây, nếu lần này có nhau tiền đạo trung tâm, nhau bám thấp ở mặt trước tử cung thì khả năng nhau cài răng lược là 40% (Oyelese Y, Smulian JC, 2006).
Nghiên cứu khác trên 155.670 trường hợp sinh ở Los Angeles, Hoa Kỳ, tỷ lệ nhau cài răng lược ở các sản phụ không bị nhau tiền đạo chỉ là 0,004% còn ở các sản phụ bị nhau tiền đạo tỷ lệ có nhau cài răng lược kèm theo là 9,3%. Các sản phụ không có vết mổ cũ lấy thai chỉ có 6,5% bị nhau cài răng lược còn các sản phụ có vết mổ cũ lấy thai thì tỷ lệ bị nhau cài răng lược là 29%.
Hiện nay, tỷ lệ mổ lấy thai ngày càng tăng, có nơi lên đến 60 – 70% nên để hạn chế khả năng mổ lấy thai lại ở những phụ nữ đã từng sinh mổ, sự gia tăng tỷ lệ nhau tiền đạo, nhau cài răng lược và vì những hậu quả nặng nề do nhau tiền đạo, nhau cài răng lược trên vết mổ lấy thai như những nguy cơ chảy máu, bị cắt tử cung hay vỡ tử cung, tử vong ở lần mang thai sau… cần phải cân nhắc kỹ trước khi quyết định mổ lấy thai nhất là trong lần đầu; nếu phụ nữ đã mổ lấy thai lần đầu muốn có thai lần hai nên cách 3 – 5 năm; phụ nữ chỉ nên sinh tối đa hai lần, dù trai hay gái; trong lần mang thai sau cần khám thai đều đặn và nếu có triệu chứng gì bất thường thì nên đến bệnh viện sớm.
**Lưu ý: Những thông tin cung cấp trong bài viết của Bệnh viện Đa khoa Hồng Ngọc mang tính chất tham khảo, không thay thế cho việc chẩn đoán hoặc điều trị y khoa. Người bệnh không được tự ý mua thuốc để điều trị. Để biết chính xác tình trạng bệnh lý, người bệnh cần tới các bệnh viện để được bác sĩ thăm khám trực tiếp, chẩn đoán và tư vấn phác đồ điều trị hợp lý.
Theo dõi fanpage của Bệnh viện Đa khoa Hồng Ngọc để biết thêm thông tin bổ ích khác: https://www.facebook.com/BenhvienHongNgoc/
[contact-form-7 id="67205" title="Thai sản - Post"]